泌尿器科のご案内
診療科のご紹介
当院は、日本泌尿器科学会専門医教育施設ならびに日本透析医学会認定施設に選定されております。現在当科は、常勤医6名の泌尿器科医師で診療に取り組んでおり、 最先端の医療機器を兼ね備えた、県内でも有数の充実した泌尿器科施設です。
主な診療内容
外来は、月曜日~金曜日の連日3診体制で行なっております。受付は午前11時30分までですが、急患の場合は常に対応しております。入院は9階病棟で約25床、手術は週に5~10件で主に火曜日~金曜日に行なっております。月曜日、金曜日には、前立腺生検、膀胱造影などの検査ならびに体外衝撃波結石破砕術を施行しています。
血液透析は25床を配備、月曜日~土曜日まで連日行なっており、月曜日、水曜日、金曜日は夜間透析も施行しております。
特色
当院では、最新の尿水力学的測定器を駆使し、排尿に関する疾患の治療に力を注いでおります。特に夜間頻尿に関しては、専門外来を設けて対応しています。尿失禁や膀胱瘤、過活動膀胱などの女性泌尿器科分野の治療も県内最多の症例数を誇っております。また、尿路結石症や慢性腎不全の治療も当院の得意分野であります。悪性腫瘍に関しても、内視鏡手術や放射線治療、化学療法など集学的治療を行なえる体制を整えております。
以下に疾患別に詳細を記します。
前立腺肥大症
前立腺の肥大の程度や尿流量測定の結果により治療方針を決めております。基本的には内服薬による治療がメインですが、 効果が弱い場合には経尿道的前立腺切除術(TUR-P)あるいはWAVE水蒸気治療を行ないます。
TUR-Pは、尿道を経由して切除用膀胱鏡に取り付けたループ型の電気メスで前立腺を切除する手術です。手術時間は30~90分程度で、全身麻酔または腰椎麻酔で行います。 出血部位は電気凝固止血をして、切除した前立腺は膀胱鏡を通して摘出します。手術終了後は、尿道カテーテル(尿を排出する管)を留置した状態で、病室へ戻ってきます。通常は手術翌日に 食事や歩行が可能になり、尿道カテーテルは血尿の程度をみて術後2~4日に抜去します。経過が順調な場合は術後5~7日で退院することができます。摘出した前立腺は悪性所見がないかどうか病理検査を行ないます。
WAVE水蒸気治療は新しい手術方法で、水蒸気の熱を利用して前立腺を退縮させる低侵襲な手術です。入院期間は2~3日であり抗凝固剤を服用されている方でも休薬せずに行なえる身体に優しい術式です。
前立腺癌
前立腺癌検診や人間ドックでも行なわれますが、血液検査(PSA:前立腺特異抗原の測定)を行なうことにより、前立腺癌の可能性がある程度判断できます。 前立腺癌かどうか確定診断するためには、前立腺の組織を一部採取して病理検査をする(生検)必要があります。当院では、2日間の入院で前立腺生検を行なっております。 超音波で経直腸的に前立腺を確認しながら、細い針を刺して8~12ヶ所組織をとります。仙骨ブロック麻酔を行うこともありますが、痛みはほとんどないため通常は無麻酔で行い、 通常10~15分程で検査は終了します。
前立腺生検の結果、前立腺癌と診断された場合、CTやMRI、骨シンチグラフィーなどの画像検査を行い、臨床病期(どの程度進行しているか)を判断して治療方針を決定します。
以下のように様々な治療方針があり、患者さんの年齢や希望に沿って最も適切な方針を決めていきます。
- 何も治療せず経過観察
何も治療せず経過観察が可能な方は、おとなしいタイプの前立腺癌で、癌のサイズも小さい場合に限ります。徐々に進行してきた段階で、治療を開始します。 - ロボット支援下腹腔鏡下前立腺全摘除術
前立腺全摘出術は、前立腺癌に対して根治性を目指して行う手術です。当院ではダビンチという手術機器を使用して行っています。まず前立腺周囲のリンパ節を切除します。 それから前立腺を膀胱と尿道から切り離して、精嚢腺とともに摘出します。そのあと膀胱と尿道を吻合します。病室へは、点滴、尿道カテーテル(尿を排出する管)、ドレナージチューブ(出血やリンパ液を排出する管)、硬膜外カテーテル(背中に入った痛み止めの管)を留置した状態で戻ってきます。通常は手術翌日に飲水や歩行が可能になり、2日後には食事も始まり様々な管も抜けます。7日後には抜糸して、尿道カテーテルを抜去します。経過が順調な場合は術後10日程で退院することができます。摘出した前立腺は病理検査を行ないます。 - 放射線照射(外照射)
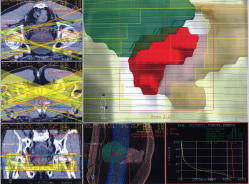
放射線照射(外照射)も前立腺癌に対する有用な治療法です。10年生存率は手術とほぼ同等です。照射は月曜日から金曜日まで、週5日行い、約7週間かかります。当院ではCTシミュレーターを用いたIMRT(強度変調放射線治療)を行なっており、 入院でも通院でも可能です。放射線治療には、放射線源を前立腺内に埋め込む小線源療法もありますが、当院では行なっておらず、秋田大学医学部附属病院へ紹介しております。また陽子線治療を希望される方は、県外の施設へ紹介いたします。 - 内分泌療法(ホルモン剤の内服薬や注射)
内分泌療法は、ホルモン剤の内服薬や注射を用いる治療法で、主に80歳以上の高齢の方または進行癌のため手術や放射線照射が適さない方に行なっております。通院での治療が可能です。 - 化学療法
化学療法は、いわゆる抗癌剤(ドセタキセル)の点滴を行なうもので、根治的治療が適応にならなかった場合に行ないます。最初は入院で行ないますが、2回目からは入院せずに外来化学療法室で行なうことができます。
膀胱腫瘍
当院では、経尿道的膀胱腫瘍切除術や化学療法を駆使して、可能な限り膀胱の温存に努めております。再発予防のため、抗癌剤やBCGの膀胱内注入療法も行なっております。どうしても 膀胱全摘術が必要な場合は、新膀胱造設、回腸導管造設、尿管皮膚瘻造設など様々な尿路変向術に対応しています。
経尿道的膀胱腫瘍切除術(TUR-BT)は、尿道を経由して膀胱鏡で腫瘍を観察しながら、ループ型の電気メス用いて腫瘍を切除する手術です。手術当日は食事をとることはできず、 点滴を行ないます。手術時間は30~90分程度で、全身麻酔または腰椎麻酔で行います。腫瘍の位置によっては、恥骨の横から閉鎖神経ブロックという麻酔を追加することもあります。切除した腫瘍は膀胱鏡を通して摘出し、切除部分の止血を行います。手術終了後は、尿道カテーテル(尿を排出する管)を留置した状態で、病室へ戻ってきます。腫瘍の再発予防のために、 手術当日または翌日に膀胱内に抗癌剤を注入することもあります。通常は手術翌日に食事や歩行が可能になり、尿道カテーテルは血尿の程度をみて術後1~3日に抜去します。 経過が順調な場合は術後3~4日で退院することができますが、摘出した腫瘍の病理診断に約1週間かかるため、結果は外来で報告することになります。
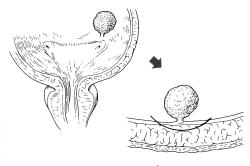
膀胱全摘出術は、膀胱癌に対して根治性を目指して行う手術です。お臍の横から恥骨まで約20cm切開して、尿管や尿道と膀胱を切り離して膀胱を摘出します。膀胱周囲のリンパ節とともに、男性では前立腺と精嚢腺も切除します。女性では、尿道や子宮、膣の一部も合併切除することがあります。膀胱摘出に引き続き尿路変向術を行ないます。 術後は、点滴、尿管カテーテル(尿を排出する管)、ドレナージチューブ(出血やリンパ液を排出する管)、硬膜外カテーテル(背中に入った痛み止めの管)を留置した状態でICUに入室します。通常は手術翌日に一般病室へと移ります。全身状態を見ながら、術後2~3日で飲水や歩行が可能になり、4~5日後には食事も始まります。経過が順調な場合は術後2~3週間で退院することができますが、摘出した膀胱の病理検査次第では化学療法の追加が必要となることもあります。
腎腫瘍
腎腫瘍に対しては、手術療法が基本的治療になります。
当院では通常、鏡視下腎摘出術を行なっております。腹腔鏡を用いて腎臓を摘出する方法です。全身麻酔下に、おなかに4~5箇所の小さな孔(ポート)を開けて、炭酸ガスを注入しておなかを膨らませ、ポートよりカメラで見ながら鉗子やハサミを操作して腎臓を周囲の脂肪も含めて切離します(副腎を合併切除することもあります)。腎臓を袋に入れて、腎臓の大きさに合わせて皮膚切開を追加し、体外に摘出します。
腫瘍が大きい場合や進行癌のときは、腰部斜切開あるいは腹部正中切開の開腹で根治的腎摘出術を行ないます。逆に腫瘍が3cm以下と小さく腎臓の外側にある場合には、腫瘍部位を含め腎臓の部分切除を勧めています。腎部分切除術では、腎臓の全摘よりも腎機能は温存されます。
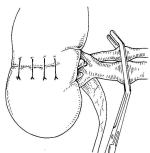
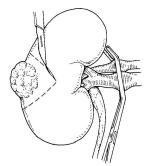
術後は、点滴、尿道カテーテル(尿を排出する管)、ドレナージチューブ(出血やリンパ液を排出する管)、硬膜外カテーテル(背中に入った痛み止めの管)を留置した状態でICUに入室します。通常は手術翌日に一般病室へと移ります。全身状態を見ながら、術後1~2日で飲水や歩行が可能になり、2~3日後には食事も始まります。経過が順調な場合は術後1~2週間で退院することができます。転移を認める症状や局所で進行している症例に対しては、分子標的薬や免疫チェックポイント阻害剤を用いた治療も可能です。
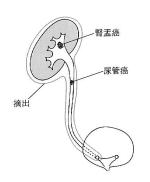
腎盂尿管腫瘍
腎盂尿管腫瘍は、手術と化学療法が重要な治療となります。早期発見の場合は手術のみで完治することもありますが、進行例の場合、当院では化学療法後に手術を行なう方針をとっております。化学療法は、GC療法(ゲムシタビン+シスプラチンまたはカルボプラチン)を第一選択としています。腎尿管全摘出術は、全身麻酔下に腰部斜切開あるいは腹部正中切開で行われ、3~4時間かかります。腎臓を周囲の脂肪も含めて切離し、さらに尿管と膀胱の一部も一塊に摘除します。開腹手術よりも時間はかかりますが、最近は腹腔鏡手術により腎尿管全摘術を行なうことも多くなっています。術後は、点滴、尿道カテーテル(尿を排出する管)、ドレナージチューブ(出血やリンパ液を排出する管)、硬膜外カテーテル(背中に入った痛み止めの管)を留置した状態でICUに入室します。通常は手術翌日に一般病室へと移ります。全身状態を見ながら、術後1~2日で飲水や歩行が可能になり、2~3日後には食事も始まります。経過が順調な場合は術後1~2週間で退院することができますが、摘出した腫瘍組織の病理検査次第では化学療法の追加が必要となることもあります。近年では、進行がんに対してもキイトルーダ+パドセブ療法の様な有効な化学療法も増えてきており、当院でも積極的に行っております。
尿路結石症
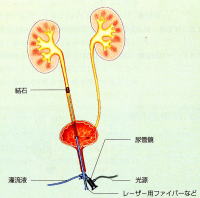
尿路とは、腎臓で生成された尿が、腎杯→腎盂→尿管→膀胱→尿道と流れる尿の通り道の総称です。尿の成分が結晶化して固くなったものが結石で、 尿路に沈着したり嵌頓したり、部位により様々な症状を呈します。小さな結石は尿とともに体外へ排出されますが、大きなものは自然排石が困難で、痛み、尿路感染、腎機能障害などの原因となり治療する必要があります。尿路結石に対する手術療法には、体外衝撃波結石破砕術(ESWL)、経皮的結石破砕術(PNL)、経尿道的結石破砕術(TUL)の3方法があります。結石の大きさや部位により最適な治療法を選択する必要があります。当院では全ての手術が可能であり、県内で最多の手術を行なっております。
体外衝撃波結石破砕術(ESWL)は、体外で発生させた衝撃波を結石に当て破砕する治療法です。当院では安全に行うために、基本的に入院治療としています。治療に麻酔は不要ですが、点滴と痛み止めの座薬を使用します。治療は約1時間で、終了後にレントゲンの撮影を行い破砕の程度を確認します。1回の治療で破砕できれば良いのですが、結石が大きく硬い場合では破砕が不十分となることもあります。その場合は、後日に再度治療を行います。細かく砂状に破砕された結石は、尿とともに徐々に排出されます。数日で全て排出されることもありますが、数ヶ月かかることもあります。ESWLの費用は健康保険が適応されますが、3割負担の方で約7~8万円かかります。
体外衝撃波結石破砕装置:ドルニエ・メドテック社製 デルタⅡ
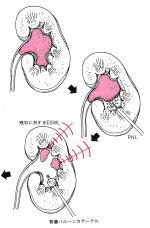
経皮的結石破砕術(PNL)は、大きな上部尿管結石や腎結石(サンゴ状結石)が適応となります。大きな腎結石は体外衝撃波で破砕されにくく、仮に破砕されたとしても結石が尿管内に詰まってしまい排石されません。この手術は背中から直接腎臓の中へ腎盂鏡を挿入して、結石を見ながらレーザーなどを用いて結石を破砕する手術です。そして破砕した結石を腎臓から直接体外へ摘出することができます。手術時間は2~3時間で、全身麻酔で行います。手術終了後は、腎瘻カテーテル(腎臓から尿を排出する管)と尿道カテーテル(膀胱から尿を排出する管)を留置した状態で、病室へ戻ってきます。通常は手術翌日に尿道カテーテルを抜いて、食事や歩行が可能になります。経過が順調な場合は、術後3~4日で腎瘻カテーテルを抜いて、その後数日で退院することができます。
レーザーを用いた結石破砕術
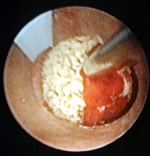
経尿道的結石破砕術(TUL)は、尿道を経由して尿管鏡で直接結石を観察しながらレーザーや圧搾空気による破砕機器などを用いて結石を破砕する手術です。当院では、最新の軟性尿管鏡やレーザーを完備しており、上部尿管や腎盂内の結石へも対応可能です。手術時間は30~90分程度で、全身麻酔で行ないます。結石を破砕した後の尿管には、癒着したり狭くなったりすることを防止するために、尿管ステントという細い管を入れてきます。手術終了後は、尿道カテーテル(尿を排出する管)を留置した状態で、病室へ戻ってきます。通常は手術翌日に尿道カテーテルを抜いて、食事や歩行が可能になります。経過が順調な場合は、術後3~4日で退院することができます。
膀胱瘤、腹圧性尿失禁、過活動膀胱
当院では、女性泌尿器科医も常勤しており、膀胱瘤、腹圧性尿失禁、過活動膀胱などの女性泌尿器科の分野にも力を注いでおります。 膀胱内圧測定や尿流量測定、チェーン膀胱造影など常に行なえる体制を整えており、診断から治療まで確実に迅速に施行したします。子宮脱を合併している方も多く、婦人科医と協力して治療を行なっております。2019年4月から女性泌尿器科専門外来を開設しました。(詳しくは専門外来の紹介ページ)
腹圧性尿失禁や骨盤内臓器脱(膀胱瘤、直腸瘤、子宮脱)は、主に尿道括約筋や骨盤内臓器を支える靭帯などが弱くなったために発症します。
腹圧性尿失禁に対しては、まず骨盤底筋体操や薬物療法を試し、効果が弱い場合はTVTまたはTOT尿道吊上げ術を行います。手術は通常腰椎麻酔で行われ、手術時間は約1時間、入院期間は3〜4日間です。
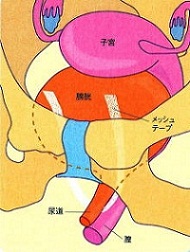
膀胱瘤・子宮脱・直腸瘤に対しては、TVM手術や腹腔鏡下仙骨膣固定術を行います。通常全身麻酔で行われ、手術時間はTVM手術で1〜2時間、腹腔鏡下仙骨膣固定術で3〜5時間かかります。
これらの手術の機序は、人工素材のポリプロピレン製のテープやメッシュを膣壁下に通して、尿道や膀胱などを支え子宮を持ち上げて尿失禁や臓器脱を抑えることにあります。安全性と有効率の高い治療法で、再発率も5%以下と言われています。腹腔鏡下仙骨膣固定術はこれまでのTVM手術に比較して、再発が少ない点や膣へのメッシュ露出のリスクを軽減できるという利点から、当院では2015年より積極的に行なっております。
- TVT(Trans Vaginal Tape)手術
テープを膣から恥骨上に通して尿道を吊上げます。腹圧製尿失禁に対して行なわれるスタンダードな手術。 - TOT(Tension free Obturator Tape)手術
テープを膣から骨盤の閉鎖孔を通し足の付け根の位置に出します。膀胱を損傷することがない安全性の高い手術。 - TVM(Tension-free Vaginal Mesh)手術
メッシュを膣壁下に挿入して、骨盤内臓器の下垂を抑えます。 - 腹腔鏡下仙骨膣固定術(LSC手術)
膣からの操作は行わず、腹腔鏡を用いて手術を行います。近年はダビンチによるロボット支援下腹腔鏡手術を行うことも増えています。膣の前後をメッシュで覆い、子宮と共に引き上げて仙骨に固定します。県内では当院が最多の症例数を行なっています。
慢性腎不全、透析、シャントトラブル
当院へは、腎機能に障害を持つ患者さんが数多く通院されていますが、食事指導や適切な投薬などにより、透析導入を可能な限り先延ばしするよう努力をしております。それでも腎不全が進行した場合には透析を導入しなくてはなりません。当院では、患者さんの生活スタイルに応じて、血液透析か腹膜透析か選択できる体制をとっております。現在、血液維持透析患者さんは70~80名、腹膜透析患者さんは5~10名おります。
血液透析(HD)とは、腎不全のために体外へ出すことができなくなった水分や尿毒素を直接血中から取り除く治療法です。血管に針を刺して血液を透析器へ循環させますが、十分な血流が得られないと血液透析を効率良く行えません。そのために腕に内シャントを造る必要があります。手術は局所麻酔で行います。手術時間は通常約1時間ですが、血管が細い場合や人工血管を使う必要がある場合は1時間半から2時間かかるときもあります。術後10日程で抜糸します。内シャントを造設後、徐々に静脈が発達して、実際に透析に使えるようになるには1~2週間かかります。
腹膜透析(CAPD)とは、腹膜の半透膜機能を利用した自分の体内で行なう透析療法です。自ら腹膜に囲まれた腹腔内に透析液を出し入れして、尿毒素や水分の排泄を行なう、在宅療法です。腹膜透析を始めるには、腹腔内にCAPDカテーテルを留置する手術が必要です。腰椎麻酔または局所麻酔で行います。腹膜透析の場合、内シャントは造設する必要はありません。
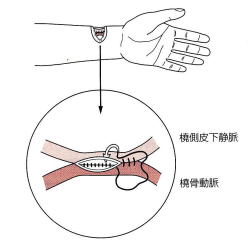
※内シャント
内シャントとは、深いところにある血流の強い動脈と皮膚の表面に近い静脈をつなぎ合わせて、血流を短絡させたものを指します。一般には手首に近いところで手術を行いますが、血管が細い場合には肘に近いところで造ることもあります。また人工血管(グラフト)を使って血管をつなぐこともあります。
透析を行うためには、シャント血管の良好な血流が不可欠です。しかし長くシャント血管を使用している間に、血管が細くなったり血管内に血栓ができて閉塞してしまうことがあります。そのようなシャントトラブルを治す手段として、経皮的血管形成術(PTA)があります。当院ではPTAを積極的に行なっており(年間150~160症例)、熟練した臨床工学士や放射線技師の協力の元に迅速に対処できる体制を整えております。PTAは血管造影室で行う処置で、レントゲンを見ながら行います。まず最初に皮膚に局所麻酔を行い、血管内にシースを留置します。 そこから狭窄部または閉塞部位にガイドワイヤーを通し、さらにバルーンカテーテルを挿入して狭窄部を拡張します。血栓がある場合には、専用のカテーテルを使い血栓を吸引します。 カテーテル処置だけで不十分な時は、金属のメッシュ状のステントを血管内に留置することもあります。通常は1時間以内に終わりますが、2時間程かかることもあります。 順調に拡張できたときは、すぐに穿刺して透析することが可能です。終了後は、飲水、食事や歩行は普通に行えるので、通常は入院の必要はありませんが、 すぐに詰まってしまう可能性がある方は入院していただくこともあります。
